Nadciśnienie tętnicze (NT) od lat pozostaje jednym z najczęściej występujących czynników ryzyka prowadzących do rozwoju chorób układu sercowo-naczyniowego oraz zgonów zarówno w Polsce, jak i na całym świecie. Dane Narodowego Funduszu Zdrowia z lat 2018–2022 wskazują, że w Polsce liczba pacjentów z NT utrzymuje się na stałym poziomie i wynosi około 11 milionów. Schorzenie to występuje u 34–35% dorosłych. Jednocześnie dane międzynarodowe wskazują, że NT dotyczy ogółem około 5% populacji w wieku 0–18 lat. Choroba nadciśnieniowa jest rzadko rozpoznawana w pierwszych latach życia, ale w okresie pokwitania jej częstość istotnie wzrasta, szczególnie u chłopców. Dane polskie wskazują, że u nastolatków w wieku 18 lat NT dotyczy już 9% populacji, wśród chłopców jest to nawet 16%, co odpowiada częstości NT w grupie młodych dorosłych.
Częstość występowania NT w Polsce należy do najwyższych w Europie, zarówno u kobiet, jak i u mężczyzn. Monoterapia wciąż pozostaje najczęstszą metodą leczenia (54% pacjentów w 2021 r.) a najpowszechniej stosowaną grupą leków pozostają beta-adrenolityki (BB, beta-blocker). Wyniki badania POLSENIOR2 (lata 2018–2019), ujawniły, że NT dotyczy trzech na cztery osoby w wieku 60 lat i starszych. Jednakże normalizację ciśnienia tętniczego osiągnięto zaledwie u jednej trzeciej osób, czyli 33%, w tym u 39% otrzymujących leki hipotensyjne. W 2021 roku, podczas kampanii Maj Miesiącem Mierzenia Ciśnienia (MMM, May Measurement Month), oceniono BP u blisko 1700 osób. Normalizację osiągnięto zaledwie u 31% pacjentów z NT, w tym u 60% stosujących leczenie.
Pomiary ciśnienia tętniczego powinno się wykonywać za pomocą aparatów, które mają walidację. Lista takich aparatów jest opublikowana na stronach www.dobrzemierze.pl oraz www.stridebp.org. W opublikowanych w 2024 r. wytycznych postępowania w nadciśnieniu tętniczym w Polsce – stanowisko Ekspertów Polskiego Towarzystwa Nadciśnienia Tętniczego/ Polskiego Towarzystwa Kardiologicznego wprowadzono trzy kategorie ciśnienia tętniczego (wartości skurczowego i rozkurczowego BP dla pomiarów gabinetowych):
- optymalne BP: poniżej 120 i poniżej 70 mm Hg;
- podwyższone BP: od 120 do 139 i/lub od 70 do 89 mm Hg;
- nadciśnienie tętnicze: 140 i/lub 90 mm Hg lub więcej.
JAK PRAWIDŁOWO KONTROLOWAĆ CIŚNIENIE TĘTNICZE?
Należy mierzyć BP przez 7 kolejnych dni (nie krócej niż przez 3 dni), stosując schemat 2 × 2, tj. dwa pomiary rano i dwa wieczorem, przed posiłkiem i przyjęciem leków. Należy wykonać pomiary jeden po drugim na tym samym ramieniu. Poza 7-dniowym okresem częstotliwość pomiarów ustala się indywidualnie, zazwyczaj kilka razy w tygodniu lub miesiącu, o różnych porach. Zawsze należy wykonać dwa pomiary, jeden po drugim, i zapisywać oba wyniki.
Wartości ciśnienia tętniczego wzrastają przez całe życie. Początkowa wysokość tego trendu jest głównie wynikiem czynników genetycznych, natomiast tempo wzrostu zależy od środowiska. W ostatnich latach pojawiło się wiele dowodów wskazujących na korzyści z niższych docelowych wartości BP (< 130/80 mm Hg). Jednak w europejskich wytycznych utrzymano granicę rozpoznania NT na poziomie 140/90 mm Hg.
Wśród czynników ryzyka nadciśnienia tętniczego wyróżnia się:
- Występowanie NT u krewnych 1. stopnia, zwłaszcza < 50. r.ż.
- Wywiad rodzinny chorób nerek i przedwczesnej miażdżycy (u mężczyzn < 55. r.ż. u kobiet < 65. r.ż.)
- Palenie papierosów, w tym papierosów elektronicznych – obecnie i w przeszłości
- Niewłaściwa dieta, ilość spożywanej soli w diecie, spożycie alkoholu
- Brak regularnej aktywności fizycznej/siedzący styl życia
- Zwiększenie lub utrata masy ciała w przeszłości
- Zaburzenia erekcji
- Zaburzenia snu: długość snu i jego jakość, chrapanie, bezdech senny
- Stres związany z pracą lub życiem domowym (subiektywny poziom stresu)
- U kobiet przedwczesna menopauza (naturalna/ jatrogenna)
- Niska masa urodzeniowa, poród przedwczesny
- Zdarzenia związane z ciążą – nawracające poronienia, martwe urodzenia
- Przewlekłe choroby zapalne, częste i przedłużające się infekcje, zwłaszcza COVID-19 i grypa
- Długoletnie leczenie onkologiczne
- Nadużywanie substancji psychostymulujących/ rekreacyjnych narkotyków terapie współistniejące, np. glikokortykosteroidy, w tym leki bez recepty paracetamol, NLPZ/inhibitory COX-2, leki immunosupresyjne, leki przeciwnowotworowe, obkurczające naczynia błony śluzowej nosa
WIELONIENASYCONE KWASY OMEGA-3
Kwasy tłuszczowe wielonienasycone (PUFA) odgrywają ważną rolę w organizmie człowieka, ponieważ regulują prawidłowe funkcjonowanie układu nerwowego, sercowo-naczyniowego, rozrodczego i immunologicznego. Do PUFA należą kwasy omega-3 takie jak kwas α-linolenowy (ALA, C18:3) oraz jego aktywne metabolity kwas dokozaheksaenowy (DHA, C22:6, omega-3) i kwas eikozapentaenowy (EPA, C20:5). Kwas ALA należy do niezbędnych nienasyconych kwasów tłuszczowych, których organizm człowieka nie potrafi syntetyzować i musi być dostarczany z dietą. Podobnie jest z kwasem linolowym (LA), który należy do kwasów z grupy omega-6.
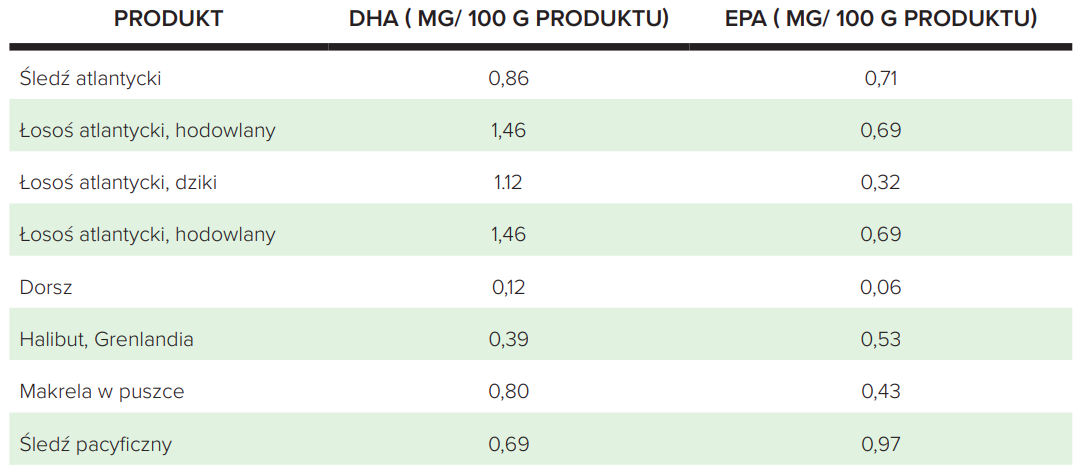
Zarówno ALA, jak i LA w organizmie człowieka są przekształcane do związków o większej liczbie atomów węgla oraz wiązań podwójnych. Z ALA powstaje wówczas m.in. EPA i DHA, a z LA – kwas arachidonowy (AA). W biokonwersji zarówno kwasów omega-3, jak i omega-6 biorą udział te same enzymy tzw. elongazy oraz desaturazy, jednakże stopień tych przemian metabolicznych jest niski. Szacuje się, że zazwyczaj zachodzą one < 5% (od 0,2–2% do 10–15%) i dodatkowo są hamowane przez szereg czynników, takich jak niedobory składników odżywczych, leki, nadciśnienie, cukrzycę, starszy wiek, cholesterol, izomery trans kwasów tłuszczowych i alkohol. Dodatkowo nadmiar w diecie kwasów omega-6 w stosunku do omega-3 sprawia, że w wyniku konkurencji o te same enzymy zmniejsza się. Źródłem żywieniowym ALA są głównie oleje lniany i rzepakowy oraz orzechy włoskie, nasionach chia, soi. Jednakże należy mieć na uwadze, że bioaktywne działanie wykazują tylko kwasy EPA i DHA zawarte w rybach i owocach morza (Tabela 1).
OMEGA-3 A UKŁAD SERCOWO-NACZYNIOWY
Zainteresowanie wielonienasyconymi kwasami tłuszczowymi ω3 jako potencjalnymi lekami obniżającymi ryzyko sercowo-naczyniowe wynikało z badań obserwacyjnych, które wykazały związek między dietą bogatą w ryby morskie i owoce morza a zmniejszoną częstością występowania chorób sercowo-naczyniowych w populacji Eskimosów. Dotychczas przeprowadzono wiele badań interwencyjnych analizujących wpływ oczyszczonych wielonienasyconych kwasów tłuszczowych omega-3 na ryzyko sercowo-naczyniowe, w tym nadciśnienie.
Tabela 1. Żródła żywieniowe DHA i EPA
Hipotensyjne działanie wielonienasyconych kwasów tłuszczowych ω3 opisano w wielu badaniach. Zhang i wsp. w metaanalizie (obejmującej 71 badań z udziałem 4973 osób) określi zależność dawka–odpowiedź między DHA/EPA, a obniżaniem ciśnienia tętniczego i zidentyfikowali optymalną dawkę 2 do 3 g/d. Wykazali także silniejszy efekt obniżania ciśnienia tętniczego w grupach wyższego ryzyka sercowo-naczyniowego, takich jak osoby z nadciśnieniem tętniczym lub hiperlipidemią. Stwierdzono przy dawce 3 g/d. redukcję ciśnienia tętniczego krwi u osób z prawidłowym ciśnieniem o 2,61 /1,8 mm Hg odpowiednio ciśnienia skurczowego (SBP) i ciśnienia rozkurczowego. Znaczenie kliniczne tej redukcji ciśnienia skurczowego o 2,6 mm Hg na poziomie populacji jest prawdopodobnie znaczące. Szacuje się, że redukcja ciśnienia skurczowego o 2 mm Hg zmniejsza śmiertelność z powodu udaru mózgu o 10%, a zgony z powodu choroby niedokrwiennej serca o 7%.
Analiza populacji USA z wykorzystaniem danych z 2010 roku szacuje, że redukcja ciśnienia skurczowego o 2 mm Hg w całej populacji osób w wieku 45–64 lat przełożyłaby się na blisko 30 tys. mniej zdarzeń sercowo-naczyniowych (choroby wieńcowej, udaru mózgu i niewydolności serca). W innej analizie efekt obniżenia ciśnienia tętniczego był wyraźniejszy u uczestników z rozpoznaniem nieleczonego nadciśnienia tętniczego (≥140/90 mm Hg na początku badania). W tej subpopulacji redukcja skurczowego ciśnienia tętniczego była również maksymalna (o 4,54 mm Hg) przy dawce 3 g/d i większa niż obserwowana u osób z prawidłowym ciśnieniem tętniczym. Chociaż efekt ten jest znacznie niższy niż w przypadku standardowych monoterapii farmakologicznych stosowanych w leczeniu nadciśnienia tętniczego, są to klinicznie istotne redukcje.
W badaniu REDUCE-IT (Reduction of Cardiovascular Events With Icosapent Ethyl–Intervention Trial) stosowano wyłącznie oczyszczony preparat EPA i objęto 8179 pacjentów (rozpoznana choroba sercowo-naczyniowa lub cukrzyca i inne czynniki ryzyka oraz wysokie stężenie trójglicerydów na czczo) wykazano istotną względną redukcję ryzyka sercowo-naczyniowego o 25% (zgon z przyczyn sercowo-naczyniowych, zawał mięśnia sercowego niezakończony zgonem, udar mózgu niezakończony zgonem, rewaskularyzacja wieńcowa lub niestabilna dławica piersiowa).
Wyniki te były zgodne z wcześniejszym otwartym badaniem JELIS (Japan EPA Lipid Intervention Study), obejmującym wyłącznie EPA. Zaobserwowano istotną redukcję hsCRP (białka C-reaktywnego o wysokiej czułości) pomiędzy grupą EPA a grupą placebo, co wskazuje na działanie.
Istnieje kilka mechanizmów, poprzez które omega-3 obniżają ciśnienie krwi. Należą do nich redukcja stresu oksydacyjnego, który podnosi ciśnienie krwi, poprzez obniżenie poziomu śródbłonkowego tleneu azotu. Kwasy omega-3 obniżają stres oksydacyjny między innymi poprzez obniżenie ekspresji fosforanu oksydazy dinukleotydu nikotynoamidoadeninowego, supresję szlaku oksydazy ksantynowej oraz aktywację enzymu antyoksydacyjnego dysmutazy ponadtlenkowej. Ponadto omega-3 mogą być substratem do syntezy zarówno klasycznych oksylipin (prostaglandyny i tromboksany) oraz oksylipin określanych jako wyspecjalizowane mediatory prerozdzielające. Jednocześnie wielonienasycone kwasy tłuszczowe ω3, wbudowywane w dwuwarstwę fosfolipidową błon komórkowych, wywierając wielokierunkowy wpływ na funkcje komórkowe, w tym kanały jonowe i receptory. Na przykład, w naczyniach krwionośnych DHA moduluje sygnalizację wapniową w komórkach mięśni gładkich naczyń, zwiększając ich rozszerzenie, a w nerkach EPA reguluje nabłonkowy kanał sodowy, co prowadzi do zwiększonego wydalania sodu. Jednak oba te efekty są również osiągane przez odpowiednie blokery kanałów wapniowych i leki moczopędne. Zatem, mimo że wielonienasycone kwasy tłuszczowe ω3 obniżają ciśnienie krwi poprzez wiele mechanizmów, ich wpływ jest umiarkowany i pokrywa się z istniejącymi terapiami.
Wielonienasycone kwasy tłuszczowe omega-3 wywierają istotny wpływ na szereg innych znanych czynników ryzyka sercowo-naczyniowego, w tym dyslipidemię, stany zapalne i zakrzepicę. EPA i DHA skutecznie obniżają poziom trójglicerydów, powodują również wzrost HDL (lipoprotein o wysokiej gęstości), a wyższe poziomy HDL są związane z kardioprotekcją. Przeciwzapalne działanie ω3 PUFA wynika ze zmniejszania stężenia prozapalnych cytokin, takich jak IL-6 (interleukina-6) i IL-8 (interleukina-8). Ponadto zmniejszają agregację płytek krwi. Zatem wielonienasycone kwasy tłuszczowe wykazują plejotropowe działanie wobec ryzyka sercowo-naczyniowego.
OMEGA-3 A MIGOTANIE PRZEDSIONKÓW
W badaniu RESPECT-EPA opublikowanym w sierpniu 2024 r, w którym objęto 2506 pacjentów z niskim stosunkiem EPA do kwasu arachidonowego w surowicy. W grupie interwencyjnej podawano tylko ester etylowy EPA (1,8 g/dzień). Terapia EPA istotnie zwiększyła częstość występowania nowych przypadków AF w okresie obserwacji (mediana wyniosła pięć lat) z 1,6% do 3,1% (p = 0,017). Jednakże odnotowano również jednoczesną redukcję skumulowanej częstości występowania pierwotnego punktu końcowego (zgon z przyczyn sercowo-naczyniowych, zawał mięśnia sercowego niezakończonego zgonem, udaru niedokrwiennego niezakończonego zgonem, niestabilnej dławicy piersiowej wymagającej hospitalizacji w trybie nagłym i rewaskularyzacji wieńcowej lub rewaskularyzacji wieńcowej). Częstość skumulowana spadła z 12,6% do 9,1%.
W grudniu 2025 r. na łamach czasopisma „Journal of the American Heart Association” opublikowano wyniki badania, w którym wykazano, że w okresie obserwacji trwającym średnio 12,7 lat wyższy poziom we krwi kwasów tłuszczowych omega-3 wiąże się ze znacznie niższym ryzykiem wystąpienia migotania przedsionków (AF). Powyższe dane wskazują, że suplementacja kwasów omega-3 jest bezpieczna i stanowić może istotny element zarówno profilaktyki, jak i leczenia chorób sercowo-naczyniowych.






