NIEDOKRWISTOŚĆ Z NIEDOBORU ŻELAZA (SYDEROPENICZNA)
Najczęstszą przyczyną niedokrwistości spotykaną w gabinecie dietetyka jest niedobór żelaza. Szacuje się, że 4–5 mld ludzi na świecie cierpi na niedobory tego pierwiastka4. Przyczynami niedoboru żelaza są: zbyt mała podaż w diecie i/lub zaburzenia jego wchłaniania, utrata krwi, przewlekłe stany zapalne oraz obecność niektórych polimorfizmów genetycznych5 .
CASE STUDY
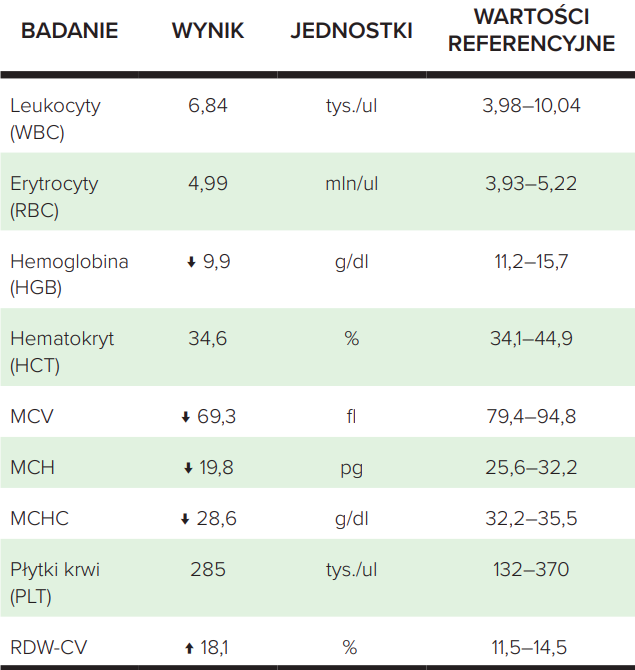
Omówimy tę patologię na przykładzie wyniku morfologii krwi 25-letniej kobiety z objawami typowymi dla niedokrwistości, jak: bladość skóry, podkrążone oczy, wypadanie włosów, skłonność do zajadów, problemy z koncentracją (tab. 1). Pacjentka ma niską hemoglobinę (9,9 g/dl), co wskazuje na niedokrwistość. Kolejnymi parametrami, na które powinniśmy zwrócić uwagę, są MCV, MCH i MCHC. Są to podstawowe parametry, które pozwalają na zróżnicowanie przyczyn niedokrwistości. Niski MCV wskazuje na małą objętość czerwonych krwinek (mikrocytozę). Natomiast niski MCH i MCHC wskazują na niską zawartość hemoglobiny w krwince (niedobarwliwość). Obniżenie wartości tych parametrów sugeruje niedokrwistość z niedoboru żelaza. Wysoki procent RDW-CV wskazuje, że u pacjentki występują czerwone krwinki o różnej wielkości, co najprawdopodobniej jest spowodowane niedoborem żelaza w ustroju. Ilość czerwonych krwinek i hematokryt są w normie, jednak nie zawsze są one obniżone w niedokrwistościach.
W celu potwierdzenia niedokrwistości z niedoboru żelaza należy wykonać badania oceniające wskaźniki gospodarki żelazowej we krwi: stężenie wolnego żelaza, ferrytynę, całkowitą zdolność wiązania żelaza, nasycenie transferyny oraz rozpuszczalny receptor transferyny. Każdy z tych wskaźników będzie dawał nam trochę inną informację o statusie żelaza w ustroju.
Stężenie wolnego żelaza we krwi podlega dużym wahaniom w ciągu doby (nawet do 30%), dlatego jego ocena ma ograniczoną wartość diagnostyczną. Jego stężenie może spadać lub wzrastać w trakcie zakażeń. Przejściowo wzrasta także po spożyciu łatwo przyswajalnego żelaza z pożywienia lub suplementacji.
Ferrytyna wyraża ilość zapasów żelaza w organizmie. Jej wartość bardzo szybko spada w trakcie niedoboru żelaza, dlatego przy interpretacji ferrytyny ważne jest, aby zwrócić uwagę na to, czy jej wartość jest bliska dolnej granicy normy. Niestety, ferrytyna jest również białkiem ostrej fazy, co oznacza, że w stanach zapalnych może być podwyższona i może „maskować” niedobór żelaza. Z tego też powodu jej wzrost nie zawsze jest związany ze wzrostem zapasów żelaza w ustroju.
Całkowita zdolność wiązania żelaza (TIBC, ang. Total Iron Binding Capacity) jest parametrem, który ma na celu ocenę maksymalnej ilości żelaza potrzebnej do całkowitego wysycenia transferyny. Transferyna jest białkiem transportującym żelazo we krwi i dawniej była stosowana jako wskaźnik wielkości puli żelaza transportowanego. W stanach niedoboru żelaza wątroba zaczyna syntetyzować więcej transferyny, aby zwiększyć możliwości wychwytu wolnego żelaza. Wartość TIBC jest zależna od stężenia transferyny i w niedokrwistościach z niedoboru żelaza będzie wysoka. Wzrost TIBC jest również obserwowany u kobiet w ciąży i w trakcie stosowania antykoncepcji.
U osób z podejrzeniem niedoboru żelaza TIBC jest zwykle oznaczany razem ze stężeniem wolnego żelaza. Wyniki tych dwóch badań pozwalają na obliczenie wysycenia transferyny (TfS), które jest wskaźnikiem bardziej przydatnym do oceny gospodarki żelazem niż każde z tych badań indywidualanie. TfS wyraża stosunek ilości żelaza do transferyny we krwi. Prawidłowe wartości TfS wahają się w granicach 20–55%, a wartość poniżej 15% wskazuje na niedobór żelaza.
Tabela 1. Fragment wyniku badania laboratoryjnego – przypadek 1
Innym parametrem stosowanym w ocenie gospodarki żelazowej jest rozpuszczalny receptor transferyny (sTfR). W niedokrwistości z niedoboru żelaza ilość sTfR wzrasta, ponieważ kiedy zawartość żelaza w komórce spada, sTfR zostaje uwolniony do krwiobiegu. Z uwagi na te zależności pomiar sTfR jest jedną z metod oceny ilości żelaza dostępnej w organizmie. Ponadto pozwala on na różnicowanie niedokrwistości z niedoboru żelaza z niedokrwistością chorób przewlekłych6 .
U osób z niedokrwistością z niedoboru żelaza zawsze trzeba zidentyfikować jego przyczynę. Czy są to niedobory tego pierwiastka w diecie? Czy występują krwawienia, np. obfite miesiączki? Czy może występują zaburzenia wchłaniania związane z chorobami żołądka i jelit?
W przypadku podejrzenia chorób żołądka i dwunastnicy warto wykonać diagnostykę w kierunku Helicobacter pylori7 , ponieważ u pacjentów, u których nie obserwuje się utraty żelaza z powodu krwawień, może ona być przyczyną niedoboru tego pierwiastka. Dodatkowo u osób z refluksem przełyku i zakażeniami Helicobacter pylori stosowane są leki z grupy inhibitorów pompy protonowej (IPPs), których długotrwałe stosowanie może być potencjalną przyczyną niedoboru żelaza8.
W przypadku podejrzenia zaburzeń wchłaniania pacjentowi można zlecić wykonanie tzw. krzywej żelazowej, która polega na pomiarze stężenia żelaza we krwi na czczo i po podaniu 1 g siarczanu żelazawego w 1, 2, 3, 4 godzinie badania. Jeśli stężenie żelaza we krwi nie zmienia się po podaniu preparatu żelaza (tzw. płaska krzywa), świadczy to o zaburzeniach wchłaniania1 .
Objawy niedoboru żelaza mogą się pojawiać również, kiedy hemoglobina jest w normie (np. wynosi 12 mg/dl), czyli bez jawnej niedokrwistości. Wykazano, że niedobory żelaza bez jawnej niedokrwistości mogą niekorzystnie wpływać na funkcje poznawcze, takie jak uwaga, pamięć i uczenie się9 .
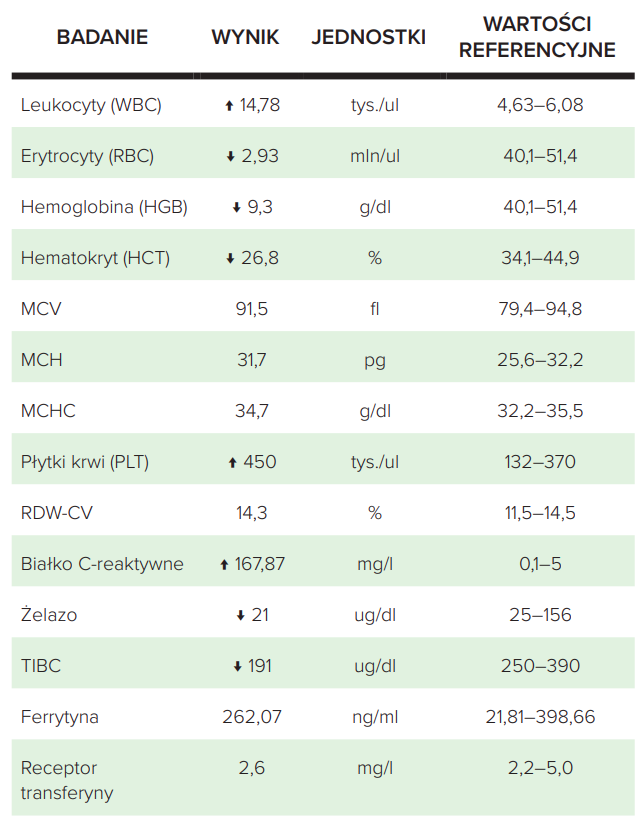
Tabela 2. Fragment wyniku badania laboratoryjnego – przypadek 2
Pamiętajmy, że nigdy nie podajemy preparatów żelaza bez ustalenia przyczyny i oceny parametrów gospodarki żelazowej, ponieważ niskie MCV nie zawsze wynika z niedoboru żelaza. Przy stwierdzeniu niedoboru żelaza należy przede wszystkim wyeliminować jego przyczynę, a przy ciężkich niedokrwistościach skierować pacjenta do hematologa.
NIEDOKRWISTOŚĆ CHORÓB PRZEWLEKŁYCH
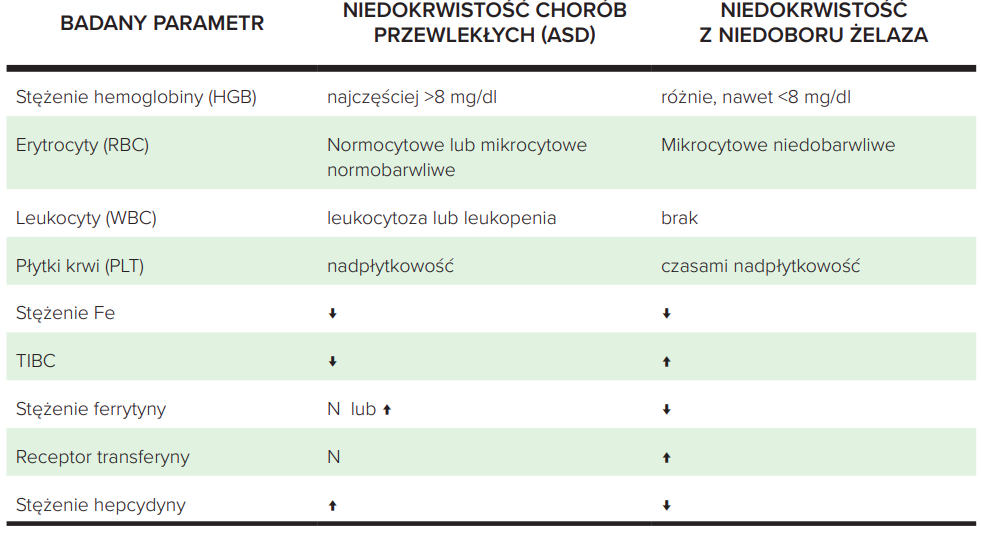
Oznaczanie parametrów żelazowych pozwala również na zróżnicowanie niedokrwistości z niedoboru żelaza z niedokrwistością chorób przewlekłych (ACD, ang. Anemia of Chronic Disease). ACD jest drugim co do częstości rodzajem niedokrwistości i towarzyszy przewlekłym chorobom o podłożu zapalnym, jak zakażenia bakteryjnie i grzybicze, choroby autoimmunologiczne czy nowotwory. W ACD obserwuje się nieprawidłowe uwalnianie żelaza z układu siateczkowo-śródbłonkowego oraz wydzielanie przez wątrobę hepcydyny pod wpływem cytokin prozapalnych. Hepcydyna wpływa na ekspresję ferroportyny na powierzchni enterocytów oraz hamuje uwalnianie żelaza przez makrofagi. Dlatego w ACD pomimo prawidłowych zasobów żelaza może dochodzić do spadku hemoglobiny, gdyż nie jest ono dostępne dla komórek krwiotwórczych. Różnicę w parametrach laboratoryjnych niedokrwistości z niedoboru żelaza i ACD zostały przedstawione w tabeli 31, 2, 6.
CASE STUDY 2
Wyniki badań krwi 40-letniego mężczyzny z reumatoidalnym zapaleniem stawów przedstawiono w tabeli 2. Niska hemoglobina (9,3 g/dl) wskazuje na niedokrwistość. MCV, MCH i MCHC są w normie (normocytoza). Podwyższone leukocyty, płytki krwi i białko C-reaktywne (CRP) wskazują na stan zapalny. Ferrytyna jest w górnej granicy normy, co również może wskazywać na stan zapalny lub „pełne” zapasy żelaza w ustroju. Dodatkowo receptor transferyny jest w normie, co pozwala na odróżnienie ACD od niedokrwistości z niedoboru żelaza. Ponadto żelazo we krwi jest obniżone, co świadczy o jego zmniejszonej dostępności dla komórek. Jakie jest postępowanie w przypadku ACD? Najważniejsze jest dążenie do wyciszenia choroby podstawowej i stanu zapalnego. Z punktu widzenia dietetyka trzeba wykluczyć niedobory żelaza, ponieważ bardzo często ACD i niedokrwistość z niedoboru żelaza nakładają się na siebie.
NIEDOKRWISTOŚĆ MEGALOBLASTYCZNA
Kolejnym zaburzeniem układu czerwonokrwinkowego jest niedokrwistość megaloblastyczna. Jej przyczyną jest niedobór kwasu foliowego i/lub witaminy B12, których mała dostępność zaburza prawidłową syntezę DNA w rozwijających się komórkach krwi. Efektem jest zaburzenie dojrzewania komórek i powstawanie olbrzymich megaloblastów z niską zawartością hemoglobiny. Charakterystyczne dla niedokrwistości megaloblastycznej, oprócz objawów typowych dla niedokrwistości (bladość skóry i błon śluzowych, zmęczenie, wypadanie włosów), są objawy neurologiczne, jak: zaburzenia równowagi, wahania nastroju, czy mrowienie kończyn1, 2, 10.
Tabela 3. Niedokrwistość z niedoboru żelaza i chorób przewlekłych – porównanie
CASE STUDY 3
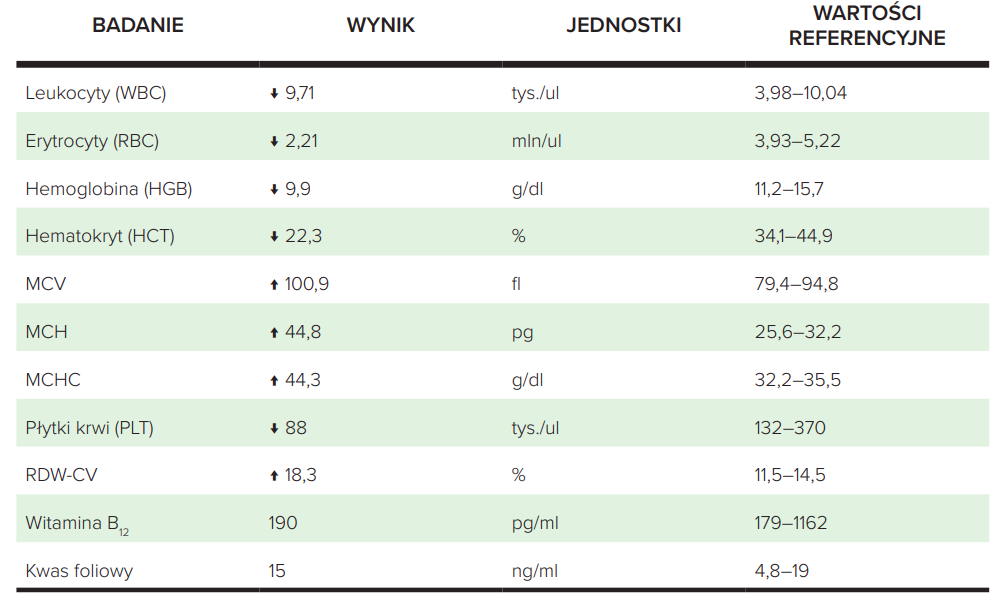
Niska hemoglobina (9,9 g/dl) wskazuje na niedokrwistość. Wysoki MCV wskazuje na dużą objętość czerwonych krwinek (makrocytozę), która wynika prawdopodobnie z obecności olbrzymich czerwonych krwinek. Wysoki procent RDW-CV wskazuje, że u pacjenta występują czerwone krwinki o różnej wielkości. Charakterystyczna dla tego typu niedokrwistości jest również obniżona liczba leukocytów, czerwonych krwinek oraz płytek krwi.
W celu potwierdzenia niedokrwistości megaloblastycznej powinno się zlecić badania: poziomu kwasu foliowego, witaminy B12, homocysteiny i kwasu metylomalonowego. Oznaczanie dodatkowo kwasu metylomalonowego oraz homocysteiny pozwoli na zróżnicowanie niedoboru witaminy B12 i kwasu foliowego. Ponadto kwas metylomalonowy – oprócz tego, że rośnie w niedoborach witaminy B12 – to w wielu sytuacjach lepiej odzwierciedla poziom tej witaminy w ustroju. Jest on czułym (czyli większość osób z niedoborami witaminy B12 ma podwyższony kwas metylomalonowy) wskaźnikiem niedoboru witaminy B12, ale jednocześnie niespecyficznym (czyli osoby bez niedoboru mogą mieć poziom podwyższony)10. Natomiast wzrost homocysteiny może wskazywać na niedobór kwasu foliowego i/lub witaminy B12.
W przedstawionym przypadku pacjenta wykonano jedynie oznaczenie witaminy B12 i kwasu foliowego. Poziom kwasu foliowego jest prawidłowy, jednak pomimo iż witamina B12 jest w normie, to bliskość tej wartości do dolnej granicy normy może wskazywać na rozpoczynający się proces niedoboru tej witaminy.
Podobnie jak w przypadku niedokrwistości z niedoboru żelaza należy zidentyfikować przyczynę niedoboru kwasu foliowego/lub witaminy B12 w celu jej wyeliminowania. Przyczyny niedoboru witaminy B12 mogą być następujące10:
- dieta wegetariańska lub wegańska,
- choroby żołądka, np. niedokwaśność żołądka, zapalenie żołądka,
- zakażenie Helicobacter pylori,
- inwazje pasożytnicze, np. lamblioza, glistnica,
- choroby zapalne jelit, np. celiakia, choroba Leśniowskiego-Crohna,
- przerost patogennej flory jelitowej, np. SIBO,
- leki obniżające pH soku żołądkowego, np. z grupy IPP,
- nadużywanie alkoholu,
- choroby autoimmunologiczne, np. choroba Addisona-Biermera.
Tabela 4. Fragment wyniku badania laboratoryjnego – przypadek 3
Przyczyny niedoboru kwasu foliowego10:
- inwazje pasożytnicze, np. lamblioza, glistnica,
- choroby zapalne jelit, np. celiakia, choroba Leśniowskiego-Crohna,
- przerost patogennej flory jelitowej, np. SIBO, choroby wątroby,
- nadużywanie alkoholu,
- polimorfizmy genetyczne, np. genu MTHFR,
- leki, np. metotreksat, metformina,
- ciąża i karmienie piersią (zwiększone zapotrzebowanie).
Jeśli pacjent ma skrajnie niski poziom witaminy B12, bardzo wysoki MCV (powyżej 110 fl) lub w rodzinie występują choroby autoimmunologiczne, należy podejrzewać niedokrwistość złośliwą (inaczej Addisona-Biermera). W tym celu powinno oznaczyć się we krwi autoprzeciwciała przeciwko czynnikowi wewnętrznemu (anty-IF) i komórkom okładzinowym (anty-APCA). Ujemny wynik tych badań nie zawsze oznacza brak niedokrwistości Addisona-Biermera. U połowy chorych przeciwciała anty-IF nie występują. Natomiast przeciwciała anty-APCA nie są specyficzne tylko dla tej choroby. Występują u około 90% pacjentów, ale mogą towarzyszyć wielu innym stanom klinicznym i występują u około 10% zdrowej populacji11.
W przeszłości rutynowo zlecano wykonanie testu Schillinga, czyli badanie pozwalające ocenić wchłanianie witaminy B12 z przewodu pokarmowego na podstawie jej wydalania z moczem. Jednak obecnie oznacza się czynnik wewnętrzny (IF) w soku żołądkowym i gastrynę w surowicy11.
Niedobory witaminy B12 są znacznie częstsze niż kwasu foliowego. Osobami, które powinny na co dzień stosować suplementację tej witaminy, są wegetarianie i weganie, osoby w podeszłym wieku oraz osoby z chorobą Addisona-Biermera. W przypadku poważnych niedoborów witaminy B12 stosuje się zastrzyki domięśniowe do momentu znormalizowania wyników morfologii krwi.
Należy mieć na uwadze, że nałogowe palenie papierosów może powodować wzrost leukocytów oraz wzrost poziomu hematokrytu i MCV, sugerując niedokrwistość megaloblastyczną1, 2.
NIEDOKRWISTOŚĆ RZEKOMA
W praktyce można również spotkać się z tzw. niedokrwistością rzekomą, polegającą na względnym obniżeniu hemoglobiny i hematokrytu poprzez zwiększenie objętości osocza. Takie sytuacje są obserwowane w przypadku przewodnienia organizmu lub u ciężarnych1 .
NADKRWISTOŚCI
Nadkrwistość (inaczej czerwienica) jest stanem klinicznym, do którego dochodzi w wyniku nadmiernej produkcji czerwonych krwinek. Przyczyną może być przewlekła obturacyjna choroba płuc (POChP) lub choroby nerek. Inną przyczyną są mutacje genu JAK2 – mówimy wtedy o czerwienicy prawdziwej, jest to dość łagodna choroba nowotworowa. Objawami niedokrwistości są bóle i zawroty głowy, szumy w uszach, zaburzenia widzenia, zaczerwienienie skóry oraz świąd, który nasila się po gorącej kąpieli. Utrzymująca się wysoka nadkrwistość może być przyczyną nadciśnienia tętniczego i zakrzepicy żył.
Przyczyny nadkrwistości nie zawsze świadczą o chorobie i mogą być one wyrazem adaptacji organizmu do czynników środowiskowych, jak regularna aktywność fizyczna, odwodnienie, przebywanie na dużej wysokości lub palenie papierosów1, 2.
PODSUMOWANIE
Morfologia krwi obwodowej jest podstawowym badaniem laboratoryjnym, które pozwala specjaliście ocenić ogólny stan zdrowia pacjenta. Jednym z zaburzeń widocznych w morfologii krwi są niedokrwistości i nadkrwistości. Jeśli mamy do czynienia z niedokrwistościami niedoborowymi, z pewnością powinniśmy zwrócić uwagę na nawyki żywieniowe pacjenta i kondycję jego przewodu pokarmowego. Dlatego oprócz wykonania samej morfologii konieczne będzie poszerzenie diagnostyki w kierunku parametrów gospodarki żelazowej, chorób przewodu pokarmowego, markerów stanu zapalnego lub kwasu foliowego i witaminy B12, w celu zidentyfikowania przyczyny niedokrwistości. Jeśli wyniki morfologii krwi są niepokojące, tj. wartości parametrów są skrajnie niskie lub wysokie, pacjent zawsze powinien zostać skierowany do hematologa. W kolejnym artykule przeanalizujemy najczęstsze patologie układu białokrwinkowego oraz płytkowego.