Skład produktu
SanprobiⓇ 4 Enteric zawiera 4 szczepy bakterii probiotycznych: Lactococcus lactis RosellⓇ-1058, Lactobacillus casei RosellⓇ-215, Bifidobacterium bifidum RosellⓇ-71 oraz Lactobacillus helveticus RosellⓇ-52. Zawartość bakterii w kapsułce wynosi ≥ 1x*109 CFU* (metoda producenta QA 121 z dn. 12.08.2005).
*CFU = Colony Forming Unit, Jednostka Tworząca kolonię – podstawowa jednostka określająca ilość bakterii w produkcie.
Tabela 1. Procentowa zawartość poszczególnych szczepów w SanprobiⓇ 4 Enteric.
| Szczep |
|
Zawartość w SanprobiⓇ 4 Enteric [%] |
| Lactococcus lactis RosellⓇ-1058 |
|
50 |
| |
|
|
| Lactobacillus casei RosellⓇ-215 |
|
25 |
| |
|
|
| Lactobacillus helveticus RosellⓇ-52 |
|
12,5 |
| |
|
|
| Bifidobacterium bifidum RosellⓇ-71 |
|
12,5 |
Kapsułki dojelitowe CapsugelⓇ DRcaps™, zawierają ponadto skrobię ziemniaczaną i stearynian magnezu. Mogą zawierać śladowe ilości soi oraz mleka.
Bezpieczeństwo produktu
Każdy ze szczepów probiotycznych występujących w SanprobiⓇ 4 Enteric został zdeponowany w kolekcji mikroorganizmów należącej do Instytutu Pasteur’a we Francji Collection Nationale de Cultures de Microorganismes (CNCM). Lactobacillus helveticus RosellⓇ-52 został wyizolowany i pierwotnie zdeponowany w CNCM pod nazwą Lactobacillus acidophilus. Obecna nazwa – Lactobacillus helveticus została nadana po weryfikacji składu genetycznego szczepu przy pomocy nowoczesnych technik molekularnych.
Wszystkie szczepy zostały dopuszczone do użytku przez odpowiednie urzędy na terenie UE (European Food Safety Authority), Polski (Główny Inpsektor Sanitarny), Kanady (Natural and Non-prescription Health Products Directorate) i Australii (Therapeutic Goods Administration). Ponadto produkty zawierające te probiotyki zostały dopuszczone do sprzedaży na terenie Rosji, Tajwanu i Filipin. Formuła probiotyczna stosowana w SanprobiⓇ 4 Enteric jest dostępna na rynku europejskim nieprzerwanie od 2012, a w Polsce od 2013 roku.
Tabela 2. Testy określające charakterystykę formuły SanprobiⓇ 4 Enteric.
| Test |
|
Wynik |
|
Metoda/Zalecenia |
| |
|
|
|
|
| Zawartość bakterii |
|
≥ 1 x109 CFU/kapsułkę |
|
QA 121 (Rosell, Kanada) |
| |
|
|
|
|
| Identyfikacja fenotypowa |
|
Zgodny z opisem |
|
API 50 CH (bioMérieux, Francja) |
| |
|
|
|
|
| Identyfikacja genotypowa |
|
Zgodny z opisem |
|
RADP-PCR |
| |
|
|
|
|
| Zanieczyszczenie mikrobiologiczne |
|
Na podstawie wymagań European Pharmacopoeia (Ph Eur)
2.6.12. Microbiological examination of non-sterile products 5.1.4. Microbiological quality of non-sterile pharmaceutical preparations and substances for pharmaceutical use |
|
- |
| |
|
|
|
|
| Zawartość bakterii beztlenowych |
|
< 10 000 CFU/gram |
|
Ph Eur |
| |
|
|
|
|
| Obecność bakterii Gram-ujemnych odpornych na żółć |
|
< 100 CFU/gram |
|
Ph Eur |
| |
|
|
|
|
| Escherichia coli |
|
Niewykrywalna/gram |
|
Ph Eur |
| |
|
|
|
|
| Staphylococcus aureus |
|
Niewykrywalna/gram |
|
Ph Eur |
| |
|
|
|
|
| Salmonella |
|
Niewykrywalna/ 10 gram |
|
Ph Eur |
| |
|
|
|
|
| Pleśń i drożdże |
|
< 100 CFU/gram |
|
Ph Eur |
| |
|
|
|
|
| Arsen, Kadm, Ołów, Rtęć |
|
Poniżej granicy dopuszczalnej normy |
|
Natural and Non-prescription Health Products Directorate, Kanada |
QA 121 – metoda QA121 Rosell Products Institut “Enumeration of Lactobacillus sp., Bifidobacterium sp., and Lactococcus sp.”,
Ph Eur – European Pharmacopoeia,
RADP-PCR – Random Amplification of Polymorphic DNA Polymerase Chain Reaction.
Zgodnie z rekomendacjami Panelu ds. dodatków paszowych oraz środków lub substancji wykorzystywanych w paszach dla zwierząt – FEEDAP (FEEDAP panel, 2012) każdy z mikroorganizmów był badany pod kątem obecności oporności na antybiotyki, z określeniem minimalnego stężenia hamującego (MIC). W badaniach nie wykazano oporności bakterii na antybiotyki. Dodatkowo, w badaniach producenta Lallemand Health Solutions przeprowadzonych z użyciem mikromacierzy genowych dla 350 znanych bakteryjnych genów oporności antybiotykowych nie wykazano wśród szczepów zawartych w SanprobiⓇ 4 Enteric obecności genów oporności na antybiotyki.
Firma Lallemand Health Solutions nie otrzymała żadnego zgłoszenia działań niepożądanych związanych ze stosowaniem bakterii zawartych w SanprobiⓇ 4 Enteric (stan na kwiecień 2018 roku). Na podstawie dostępnej wiedzy i zgromadzonego doświadczenia szczepy Lactococcus lactis RosellⓇ-1058 Lactobacillus casei RosellⓇ-215, Lactobacillus helveticus RosellⓇ-52, Bifidobacterium bifidum RosellⓇ-71 są uważane za bezpieczne do stosowania u ludzi. Bezpieczeństwo szczepów probiotycznych zawartych w SanprobiⓇ 4 Enteric potwierdzono także w badaniach u dzieci24.
Dowody naukowe
Tabela 3. Efekty działania szczepów bakteryjnych zawartych w SanprobiⓇ 4 Enteric (na podstawie badań własnych producenta Lallemand Health Solutions i dostępnego piśmiennictwa).
| Szczep |
|
Działanie immunomodulacyjne |
|
Hamowanie wzrostu patogennych bakterii jelitowych |
|
Przywieranie do nabłonka jelitowego i konkurencja z bakteriami patogennymi |
| |
|
|
|
|
|
|
| L. lactis RosellⓇ-1058 |
|
+ |
|
+ |
|
+ |
| |
|
|
|
|
|
|
| L.casei RosellⓇ-215 |
|
+ |
|
+ |
|
+ |
| |
|
|
|
|
|
|
| L.helveticus RosellⓇ-52 |
|
+ |
|
+ |
|
+ |
| |
|
|
|
|
|
|
| B.bifidum RosellⓇ-71 |
|
+ |
|
+ |
|
+ |
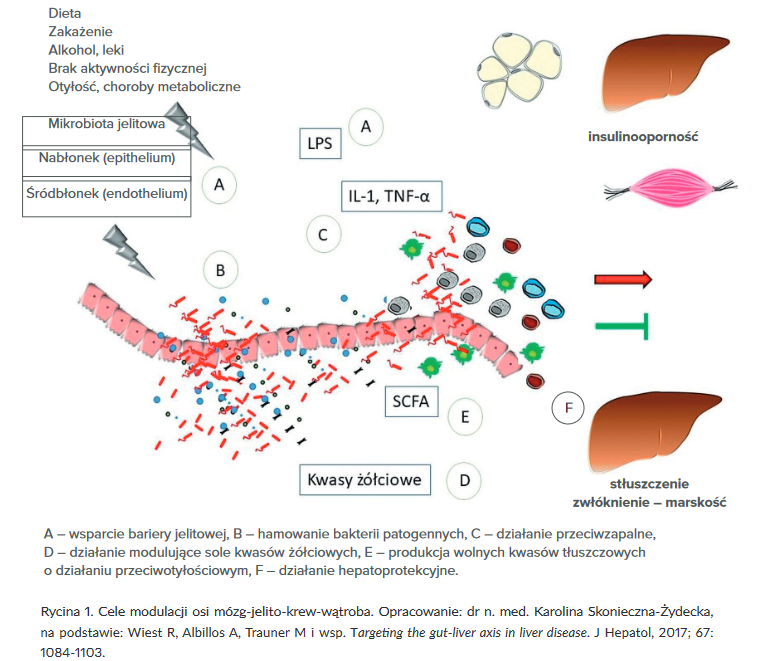
Oś mózg-wątroba-krew-jelito
Krew z całego układu pokarmowego zanim trafi do krążenia ogólnoustrojowego kierowana jest w pierwszej kolejności poprzez żyłę wrotną do wątroby. Żyła wrotna powstaje z zespolenia żyły śledzionowej i żyły krezkowej górnej, do których uchodzi szereg żył z nieparzystych narządów jamy brzusznej: żołądka, jelita cienkiego, jelita grubego, trzustki, śledziony i pęcherzyka żółciowego. Integralną częścią osi jelitowo-wątrobowej jest bariera jelitowa, w której skład poza warstwą śluzową (mucynową) wchodzą: mikrobiota jelitowa, komórki śródbłonka, naczynia układu limfatycznego, złącza ścisłe przezbłonowe (ang. tight junctions). Zaburzenia mikrobioty jelitowej mogą wywoływać zmiany struktury i przepuszczalności bariery jelitowej i wpływać na funkcję i kondycję wątroby. Następujące zaburzenia na poziomie jelita (bariery) mają kluczowe znaczenie w powstawaniu przewlekłych chorób wątroby, a w szczególności niealkoholowej stłuszczeniowej choroby wątroby (ang. nonalcoholic fatty liver disease – NAFLD) i niealkoholowego stłuszczeniowego zapalenia wątroby (ang. nonalcoholic steatohepatitis – NASH)28, 34:
- utrata integralności nabłonka jelitowego i śródbłonka w wyniku działania bakterii patogennych (m.in. Salmonella typhimirum, Escherichia Coli) i translokacja bakterii do układu wrotnego, wątroby i krążenia ogólnoustrojowego,
- zwiększone wytwarzanie (w wyniku dysbiozy) przez bakterie z rodzaju Bacteroidetes wolnych kwasów tłuszczowych (SCFA), głównie kwasu octowego o działaniu nasilającym lipogenezę,
- zwiększona translokacja toksyn i antygenów pochodzenia bakteryjnego (głównie endotoksyn lipopolisacharydowych, których źródłem są bakterie Gram-ujemne) ze światła jelita do krążenia wrotnego i węzłów chłonnych oraz fagocytoza przez monocyty i makrofagi, które wędrując do wątroby, tkanki tłuszczowej i mięśni, indukują insulinooporność w tkankach obwodowych,
- insulinooporność tkanek obwodowych, nadmierna produkcja insuliny, aktywacja końcowych produktów glikacji i stres oksydacyjny w wątrobie,
- toksyczne działanie soli kwasów żółciowych w świetle jelita i wątrobie (krążenie jelitowo-wątrobowe),
- produkcja endogennego alkoholu przez bakterie dysbiotyczne,
- nasilone działanie prozapalnych cytokin i chemokin w jelicie i krążeniu jelitowo-wątrobowym.
Niealkoholowa choroba stłuszczeniowa wątroby (NAFLD) swoim spektrum obejmuje różne schorzenia wątroby, od tzw. stłuszczenia prostego do marskości wątroby włącznie.
W ostatnich latach obserwuje się znaczny wzrost częstości występowania NAFLD, co ma związek z epidemią zaburzeń metabolicznych (otyłość, cukrzyca typu 2, zespół metaboliczny). NAFLD w populacji ogólnej występuje nawet u 30% osób, z progresją do aktywnego stłuszczeniowego zapalenia wątroby u co trzeciej osoby, a do marskości wątroby w ¼ przypadków25, 30.
Inne badania, które potwierdzają istnienie osi jelito-krew-wątroba, dotyczą pacjentów ze stłuszczeniem wątroby i zaburzeniami metabolicznymi, u których obserwowano zwiększone ryzyko występowania polipów nowotworowych w jelicie grubym. U osób z aktywnym stłuszczeniem wątroby lub chorobą metaboliczną (np. cukrzyca) obserwowano większą liczbę polipów gruczołowych z dużą dysplazją. W tej grupie osób polipy pojawiają się wcześniej (nawet o dekadę) niż w grupie osób zdrowych. Występowanie encefalopatii mózgowej jako częste powikłanie marskości wątroby jest kolejnym dowodem na istnienie osi mózg-wątroba-krew-jelito19, 37.
Szczepy probiotyczne zawarte w SanprobiⓇ 4 Enteric wykazują cechy o działaniu potencjalnie ochronnym i modulującym oś mózg-wątroba-krew-jelito poprzez:
- wsparcie bariery jelitowej,
- hamowanie bakterii patogennych,
- działanie przeciwzapalne,
- działanie modulujące sole kwasów żółciowych,
- produkcję wolnych kwasów tłuszczowych o działaniu przeciwotyłościowym.
Działanie hepatoprotekcyjne szczepów zawartych w SanprobiⓇ 4 Enteric potwierdzono w kontrolowanym placebo, randomizowanym, prospektywnym polskim badaniu u pacjentów ze schorzeniami wątroby poddawanych zabiegowi transplantacji tego narządu14.
Poniżej omówiono poszczególne właściwości szczepów probiotycznych zawartych w SanprobiⓇ 4 Enteric. Na rycinie 1 (dostępnej do pobrania w załącznikach) przedstawiono uproszczony schemat obrazujący cele modulacji osi mózg-jelito-krew-wątroba w schorzeniach wątroby.
A. Ochrona bariery jelitowej
Bariera jelitowa stanowi nieodłączny element ochrony organizmu przed wniknięciem patogennych mikroorganizmów. W tworzeniu bariery jelitowej bierze m.in. udział warstwa mucynowa pokrywająca enterocyty od strony światła przewodu pokarmowego. W badaniu na szczurach wykazano zdolność Bifidobacterium bifidum RosellⓇ-71 do zwiększenia ekspresji genów syntezy mucyn w enterocytach, która utrudnia przyleganie bakterii patogennych do nabłonka jelit10, 15. Lactobacillus helveticus RosellⓇ-52 charakteryzuje się produkcją białek warstwy powierzchownej (surface layer protein), które ograniczają przyleganie do komórek nabłonkowych enterokrwotocznego szczepu E. coli O157:H717. Podobne właściwości stwierdzono w przypadku szczepu Bifidobacterium bifidum RosellⓇ-71, który ogranicza adhezję E. coli O157:H7 do komórek nabłonka jelitowego21.
Sherman i wsp. zbadali przy pomocy potencjału przezbłonowej oporności (ang. Trans Epithelial Electric Resistance – TEER) ochronne działanie szczepu Lactobacillus helveticus RosellⓇ-52 na barierę jelitową. W przypadku naruszenia bariery jelitowej TEER zmniejsza się. Komórki nabłonka inkubowane wraz z Lactobacillus helveticus RosellⓇ-52 wykazywały znamiennie wyższy TEER i mniejsze przyleganie E .coli O157:H7 i E. coli O157:H6 w porównaniu z grupą kontrolną32.
Z kolei w badaniu in vitro przeprowadzonym przez Jandu i wsp. bakterie Lactobacillus helveticus RosellⓇ-52 zapewniały prawidłową odpowiedź immunologiczną enterocytów w odpowiedzi na obecność enterokrwotocznych E. coli O157:H716. E. coli O157:H7 inkubowane z enterocytami hamowały odpowiedź szlaku, w której pośredniczy kinaza STAT-1. W grupie, w której przed podaniem E. coli O157:H7 enterocyty inkubowano wraz z Lactobacillus helveticus RosellⓇ-52, E. coli nie wywoływały u tych komórek zaburzenia aktywacji STAT-1, mimo że kontakt E. coli O157:H7 i komórek nabłonka odbywał się bez udział szczepu probiotycznego. Ponadto Audy i wsp. wykazali, że Lactobacillus helveticus RosellⓇ-52 i Bifidobacterium bifidum RosellⓇ-71 zwiększają w enterocytach ekspresję genów białek szlaku JAK-STAT związanych z odpowiedzią immunologiczną1. Powyższe wyniki stanowią biologiczne wytłumaczenie mechanizmów konkurencji między bakteriami zawartymi w SanprobiⓇ 4 Enteric a bakteriami patogennymi, dzięki czemu możliwa jest ochrona bariery jelitowej przez dobroczynne szczepy.
B. Hamowanie wzrostu bakterii patogennych
W badaniach in vitro wykazano zdolność Bifidobacterium bifidum RosellⓇ-71 do hamowania wzrostu patogennych bakterii jelitowych, takich jak: Bacillus cereus, Clostridium difficile, Escherichia coli, Listeria monocytogenes, Staphylococcus aureus, Enterococcus faecium ERV, Klebsiella pneumoniae i Salmonella typhimurium (badania producenta Lallemand Health Solutions). Lactococcus lactis RosellⓇ-1058 hamuje wzrost S. aureus, Clostridium perfringens, S. typhimurium, E. coli i C. difficile, natomast Lactobacillus helveticus RosellⓇ-52 ogranicza wzrost E.coli, Citrobacter rodentium, Campylobacter jejuni, S. typhimurium (badania producenta Lallemand Health Solutions). W tabeli nr 4 pokazano wpływ szczepu Lactobacillus helveticus RosellⓇ-52 na hamowanie wzrostu bakterii patogennych w testach in vitro.
Tabela 4. Hamowane wzrostu bakterii patogennych w testach hodowlanych przez Lactobacillus helveticus RosellⓇ-52.
| BAKTERIE PATOGENNE |
|
Rosell®-52
|
| B. cereus |
|
+++ |
| |
|
|
| C. difficie |
|
++ |
| |
|
|
| E. coli |
|
++++ |
| |
|
|
| E. coli O157:H7 |
|
++++ |
| |
|
|
| L. monocytogenes |
|
+++ |
| |
|
|
| S. typhimurium |
|
++++ |
| |
|
|
| S. aureus |
|
++++ |
| |
|
|
| Cronobacter sokazakii |
|
++++ |
| |
|
|
| Ec faecium ERV |
|
+++ |
| |
|
|
| Klebsiella pneumoniae |
|
+++ |
| |
|
|
=: brak zahamowania wzrostu / +: hamowanie wzrostu < 10 mm / ++: 10 mm ≤ hamowanie wzrostu < 20mm / +++: 20mm ≤ hamowanie wzrostu < 40 mm / ++++: ≤ 41 mm
Sugerowany bądź potwierdzony związek patogennych bakterii jelitowych ze schorzeniami wątroby przedstawiono w tabeli nr 5.
Tabela 5. Związek mikrobioty jelitowej z chorobami wątroby.
| Patogen/mikrobiota jelitowa |
|
Choroba wątroby* |
|
Sugerowany mechanizm |
|
Referencje |
| |
|
|
|
|
|
|
|
Salomenella typhimurium, Escherichia coli, Lachnospiracae, Megasphera
|
|
choroby autoimmunologiczne, np. PSC |
|
rozszczelnienie bariery jelitowej (nabłonek i śródbłonek) |
|
Spadoni et al. Science, 2015;
Udupa et al., Exp rev Gastr Hepatol, 2016; Quarashi et al, Gut 2017
|
| |
|
|
|
|
|
|
|
Wzrost Escherichia coli, Proteobacteria, Prevotella i Bacteroides,
redukcja Firmicutes, Bifidobacteria, Roseburia
|
|
NAFLD, NASH |
|
SIBO, dysbioza jelita cienkiego |
|
Kapil et al,
J Gastroenterol Hepatol, 2016, Saltzman et al, 2017
|
| |
|
|
|
|
|
|
| Bacillus cereus |
|
sepsa, zakażenia |
|
enterotoksyna, translokacja |
|
Romarao i wsp. Toxins, 2013 |
| |
|
|
|
|
|
|
| Listeria monocytogenes |
|
progresja choroby wątroby, pęcherzyka żółciowego, choroby ogólnoustrojowe |
|
enterotoksyna, kolonizacja pęcherzyka żółciowego |
|
Zhang et al., Proc Natl Acad Sci USA, 2017 |
| |
|
|
|
|
|
|
|
Klebsiella pneumonia
|
|
zwłóknienie i marskość |
|
translokacja, zaburzenie osi jelito-płuca |
|
Xie et al, Oncotarget 2017;
Schuijt et al, Gut 2016
|
| |
|
|
|
|
|
|
|
Enterobacteriaceae, Enterococsus faecium,
Staphylococcus aureus
|
|
marskość, wodobrzusze |
|
szczepy antybiotykooporne, translokacja |
|
Fernandez et al, Hepatology 2012 |
* sugerowany bądź potwierdzony związek patogennych bakterii jelitowych ze schorzeniami wątroby,
PSC – pierwotna marskość żółciowa (ang. primary sclerosing cholangitis),
SIBO – rozrost bakteryjny jelita cienkiego (ang. small intestinal bacterial overgrowth), NAFLD – niealkoholowa stłuszczeniowa choroba wątroby (ang. nonalcoholic fatty liver disease),
NASH – niealkoholowe stłuszczeniowe zapalenie wątroby (ang. nonalcoholic steatohepatitis).
C. Działanie przeciwzapalne
Bakterie probiotyczne potrafią pozytywnie modyfikować odpowiedź zapalną organizmu.
W niedawno opublikowanym badaniu MacPherson i wsp. porównywali efekty działania Lactobacillus helveticus RosellⓇ-52, Bifidobacterium bifidum RosellⓇ-71 oraz Bifidobacterium longum RosellⓇ-31 w warunkach in vitro na hodowle komórek nabłonka jelitowego23. W badaniu wykorzystano zestawy mikromacierzy do określenia wpływu bakterii na ekspresję genów szlaków zapalnych w enterocytach. Zaobserwowano, że enterocyty poddane jednoczasowej ekspozycji na wszystkie wykorzystane szczepy charakteryzowały się najmniejszą ekspresją szlaków zapalnych w porównaniu z tymi, które wystawiono na działanie pojedynczych szczepów. Autorzy badania podkreślili, że wyniki badania wskazują na synergistyczny efekt szczepów bakterii probiotycznych, co może mieć duże znaczenie w kompozycji wieloszczepowych probiotyków.
Pozytywny profil cytokinetyczny Lactobacillus helveticus RosellⓇ-52, Bifidobacterium.bifidum RosellⓇ-71 oraz Bifidobacterium longum RosellⓇ-33 został również potwierdzony w badaniach przeprowadzonych na szczurach7. Gryzonie otrzymywały przez 10 dni jeden ze szczepów probiotycznych, mieszankę wszystkich trzech szczepów lub placebo. Następnie u szczurów wywoływano odpowiedź zapalną typu Th-1 lub Th-2, zakażając je bakteriami E. coli lub pasożytem Nippostronylus brasiliensis. Zaobserwowano, że stężenia cytokin prozapalnych (IL-1, IL-6, IFN-α, TNF-α) były znamiennie niższe, a cytokin przeciwzapalnych (IL-4, IL-10) były wyższe w grupie otrzymującej probiotyki niż w grupie otrzymującej wcześniej placebo. Największe różnice w profilu cytokin w stosunku do grupy kontrolnej wykazano w grupie szczurów otrzymującej mieszankę probiotyczną, co mogłoby być związane z synergistycznym działaniem tych bakterii.
D. Modulacja soli kwasów żółciowych
Bifidobacterium bifidum RosellⓇ-71 posiada zdolność enzymatyczną hydrolazy soli żółciowych, która prowadzi do dekoniugacji soli żółciowych (badania producenta Lallemand Health Solutions). Im więcej soli żółciowych ulegnie rozpadowi, tym więcej kwasów żółciowych musi być wyprodukowanych i wydzielonych przez wątrobę do żółci, co powoduje zwiększenie wykorzystywania krążącego we krwi cholesterolu LDL.
E. Produkcja wolnych kwasów tłuszczowych o działaniu przeciwotyłościowym
Szczepy zawarte w SanprobiⓇ 4 Enteric stymulują produkcję wolnych kwasów tłuszczowych (SCFA), m.in. kwasu masłowego, czym przyczyniają się do utrzymania kwaśnego pH w jelicie grubym, co umożliwia prawidłową detoksykację i szybką eliminację niektórych produktów przemiany materii. Lactococcus lactis RosellⓇ-1058 i Lactobacillus casei RosellⓇ-215 posiadają zdolność do trawienia i rozkładania błonnika (badanie własne producenta), wytwarzają β-galaktozydazę oraz α-glukozydazę, stymulują syntezę wolnych kwasów tłuszczowych w jelicie, w tym kwasu masłowego, o działaniu przeciwotyłościowym.
F. Działanie hepatoprotekcyjne u pacjentów poddawanych transplantacji wątroby
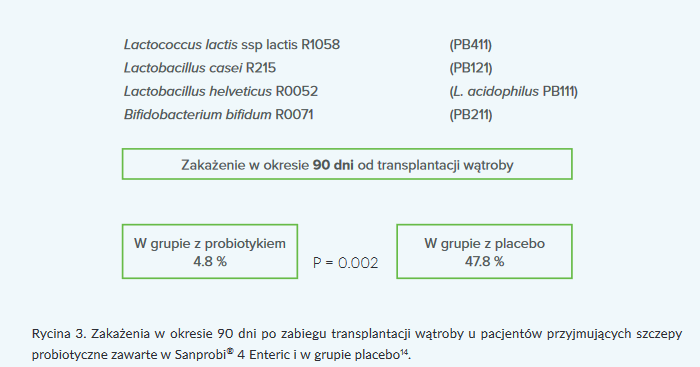
Grąt i wsp. wykazali, że przyjmowanie przed operacją transplantacji wątroby probiotyku zawierającego szczepy Lactobacillus RosellⓇ-1058, Lactococcus casei RosellⓇ-215, Bifidobacterium bifidum RosellⓇ-71, Lactobacillus helveticus RosellⓇ-52 powoduje spadek częstości występowania infekcji po operacji w porównaniu z placebo (30 dni obserwacji: 4,8% vs. 34,8%; p = 0,02; 90 dni obserwacji: 4,8% vs. 47,8%; p = 0,002)14. Ponadto zaobserwowano niższe wartości bilirubiny oraz aminotransferaz po przeszczepie w grupie, która przyjmowała probiotyki, w porównaniu z placebo. Prawie połowa pacjentów w badaniu (45%) przyjmowała probiotyki co najmniej 10 tygodni przed planowanym zabiegiem operacyjnym. Obie grupy nie różniły się pod względem śmiertelności pooperacyjnej. Korzyści wynikające ze stosowania probiotyków wystąpiły pomimo stosowania rutynowej okołooperacyjnej profilaktyki antybiotykowej (piperacylina z tazobaktamem – 4,5 g). Wpływ suplementacji szczepów zawartych w SanprobiⓇ 4 Enteric u pacjentów poddawanych transplantacji wątroby w okresie pooperacyjnym przedstawiono schematycznie na rycinie nr 2 i 3 (do pobrania z zakładki Załączniki).

Pozostałe korzystne efekty działania szczepów probiotycznych zawartych w SanprobiⓇ 4 Enteric opisano w aspektach: G) wzmocnienia układu odpornościowego i H) pracy przewodu pokarmowego.
G. Wzmocnienie odporności
W badaniach na myszach Easo i wsp. zaobserwowali zdolność Lactobacillus helveticus RosellⓇ-52 do pobudzania układu odpornościowego11. Myszy, którym podano jogurt zawierający szczepy Lactobacillus, wykazywały zwiększoną proliferację splenocytów oraz zwiększoną produkcję przeciwciał poliklonalnych w klasach IgM i IgG w porównaniu z grupą kontrolną. Spośród badanych szczepów Lactobacillus helveticus RosellⓇ-52 charakteryzował się najsilniejszym działaniem.
Szczepy obecne w SanprobiⓇ 4 Enteric: Lactobacillus helveticus RosellⓇ-52, Bifidobacterium bifidum RosellⓇ-71 oraz Bifidobacterium longum RosellⓇ-33 wykorzystano w badaniu efektu działania probiotyku na częstość występowania infekcji pokarmowych oraz górnych dróg oddechowych u dzieci w wieku 3–7 r.ż.8 Stwierdzono, że w okresie 3 miesięcy dzieci przyjmujące probiotyki rzadziej doświadczały infekcji w porównaniu z grupą przyjmującą placebo (przynajmniej jeden epizod infekcji: 50% vs. 67,1%; p = 0,044). Stosowanie probiotyków wiązało się z 25% obniżeniem ryzyka względnego wystąpienia infekcji w trakcie okresu suplementacji (95% CI 0,6–44,3%; p = 0,045). Merenstein i wsp. wykazali, że bakterie L. casei zmniejszają o 19% częstość występowania infekcji u dzieci przedszkolnych26. Ponadto seniorzy (> 70 r.ż.) stosujący bakterie L. casei wytwarzali po szczepieniu większą ilość przeciwciał przeciw wirusowi grypy6. Langkamp-Henken i wsp. przeprowadzili 6-tygodniowe randomizowane badanie z podwójnie ślepą próbą z zastosowaniem probiotyków wśród studentów w okresie nauki.
Randomizowane, podwójnie zaślepione, kontrolowane placebo, prospektywne badanie przeprowadzone w tej samej grupie studentów (581 osób) miało na celu wpływ podawania probiotyków na poziom stresu w okresie sesji egzaminacyjnej oraz związek z występowaniem zakażeń górnych dróg oddechowych. Oceniano wpływ 6-tygodniowej suplementacji dwóch szczepów zawartych w SanprobiⓇ 4 Enteric Lactobacillus helveticus R0052 i Bifidobacterium bifidum R0071 oraz dodatkowo Bifidobacterium longum ssp. infantis R0033, przyjmowanych 1 x dziennie w dawce 3 x 109. W badaniu wykazano, że natężenie stresu sprzyja zakażeniom dróg oddechowych. Najmniej epizodów infekcyjnych zaobserwowano w grupie studentów przyjmujących Bifidobacterium bifidum R0071 – już 4 tygodnie od początku interwencji22.
H. Łagodzenie objawów zespołu jelita drażliwego (IBS)
W badaniu otwartym Bene i wsp. wykazali, że probiotyk zawierający Lactobacillus helveticus RosellⓇ-52 i Lactobacillus rhamnosus RosellⓇ-11 łagodzi objawy związane z zespołem jelita drażliwego. Poprawę konsystencji stolca zanotowano u 84% pacjentów, natomiast zmniejszenie wzdęć zgłaszało 62% badanych4. Randomizowane, podwójnie zaślepione, kontrolowane placebo badanie przeprowadzono w grupie 581 studentów w czasie sesji egzaminacyjnej i badano wpływ 6-tygodniowej suplementacji dwóch szczepów zawartych w SanprobiⓇ 4 Enteric Lactobacillus helveticus R0052 i Bifidobacterium bifidum R0071 oraz dodatkowo Bifidobacterium longum ssp. infantis R0033 1 x dziennie w dawce 3 x 109 na poziom stresu oraz dyskomfortu przewodu pokarmowego związanego z występowaniem luźnych stolców i/lub biegunki9. Poza tym badacze oceniali wpływ badanych szczepów probiotycznych na inne objawy ze strony przewodu pokarmowego, takie jak ból brzucha, napady głodu, nudności, zgaga i pieczenie za mostkiem, problemy z wypróżnianiem, w tym zaparcia stolca, uczucie niestrawności, wzdęcia, oddawanie gazów i uczucie niepełnego wypróżniania. Wśród badanych ustalono, że uczucie stresu pozytywnie korelowało z następującymi objawami ze strony przewodu pokarmowego: biegunka (p = 0.0068), zaparcia (p = 0.017), ból brzucha (p < 0.0001), uczucie niestrawności (p < 0.0001). W pracy wykazano, że osoby przyjmujące Bifiobacterium bifidum R0071 są najmniej zagrożone wystąpieniem biegunki związanej ze stresem. Skrócenie czasu snu korelowało z szybko narastającym poczuciem stresu, za wyjątkiem osób przyjmujących szczep Bifiobacterium bifidum R00719.
Jedną z podstawowych cech bakterii symbiotycznych przewodu pokarmowego ssaków jest zdolność do trawienia związków pokarmowych. Trawienie laktozy wymaga obecności β-galaktozydazy – enzymu, którego niska aktywność charakteryzuje pacjentów z nietolerancją laktozy. Lactococcus lactis RosellⓇ-1058 i Lactobacillus casei RosellⓇ-215 posiadają aktywność enzymatyczną β-galaktozydazy, przez co mogą wspomóc trawienie laktozy (badania producenta Lallemand Health Solutions). Ponadto oba szczepy posiadają zdolność produkcji α-glukozydazy – enzymu trawiącego skrobię, która niestrawiona może być przyczyną wzdęć (badania producenta Lallemand Health Solutions). Lactobacillus casei RosellⓇ-215 są zdolne do trawienia fruktooligosacharydów, które niestrawione zwalniają pasaż jelitowy (badania producenta Lallemand Health Solutions). Kombinacja Lactobacillus helveticus RosellⓇ-52 i Lactobacillus rhamnosus RosellⓇ-11 poprawiała jakość życia pacjentów z nietolerancją laktozy, zmniejszając częstość defekacji oraz ból brzucha20.
Bakterie Lactococcus lactis oraz Leuconostoc mesenteroides w badaniu Agrawal i wsp. powodowały skrócenie czasu trwania biegunki u dzieci o ok. 8 h2. Ponadto bakterie L. casei posiadają zdolność zapobiegania biegunkom związanym ze stosowaniem antybiotyków3.
Wykorzystując zwierzęcy model biegunki podróżnych, zbadano właściwości mieszanki probiotycznej zawierającej Lactobacillus helveticus RosellⓇ-52 Lactobacillus RosellⓇ-11 oraz Bifidobacterium RosellⓇ-175. W cytowanym badaniu szczurom podawano przez 14 dni probiotyk, a w drugiej grupie – placebo. Po tym czasie infekowano gryzonie enterotoksycznymi E. coli. Szczury, które otrzymały probiotyki, miały znamiennie niższą temperaturę podczas infekcji i wyższe stężenia interleukiny 10 niż osobniki, które nie przyjęły prewencyjnej dawki probiotyków. Wyniki badania wskazują, że profilaktyczne przyjmowanie probiotyków może zmniejszyć dolegliwości związane z biegunką podróżnych.
Eradykacja Helicobacter pylori
W dwóch badaniach klinicznych (obejmujących łącznie 397 pacjentów) z wykorzystaniem kombinacji Lactobacillus helveticus RosellⓇ-52 i Lactobacillus rhamnosus RosellⓇ-11 wykazano zwiększenie skuteczności terapii eradykującej Helicobater pylori oraz zmniejszenie częstości działań niepożądanych antybiotykoterapii w grupie pacjentów otrzymujących probiotyk w porównaniu z grupą kontrolną5, 39.
Uwagi dotyczące autorów monografii (conflict of interest): Mikołaj Kamiński otrzymywał honoraria autorskie od firmy Sanprobi Sp. z o.o. sp. k. Wojciech Marlicz jest udziałowcem w firmie zajmującej się dystrybucją probiotyków.
1. Komentarz do monografii
prof. dr hab. n. med. Ewa Stachowska – biochemik i specjalista z dziedziny żywienia człowieka
Przedstawiona mi do recenzji monografia w sposób rzetelny i bardzo ciekawy przybliża wiedzę o nowym wieloszczepowym probiotyku opartym o bakterie: Lactococcus lactis RosellⓇ-1058, Lactobacillus casei RosellⓇ-215, Lactobacillus helveticus RosellⓇ-52 oraz Bifidobacterium bifidum RosellⓇ-71. Należy podkreślić, że monografia jest napisana w oparciu o aktualne publikacje naukowe uwzględniające wyniki badań przeprowadzonych z udziałem ludzi. To bardzo ważne dla osób, które wykorzystują probiotykoterapię do pracy z pacjentem, bowiem dla praktyków przekonujące są tylko wyniki badań z udziałem ludzi.
Szczególną uwagę zwracam na rozdział dotyczący funkcjonowania osi mózgowo-jelitowo-krążeniowo-wątrobowej. To kluczowe zagadnienie dla specjalistów zaangażowanych w terapię osób z chorobą stłuszczeniową wątroby (NAFLD), która zaczyna stanowić ogromny problem dla systemu opieki medycznej. Na świecie co czwarta dorosła osoba choruje na NAFLD, co oznacza, że ten typ stłuszczenia wątroby zdiagnozowano u 1 miliarda osób! W Polsce NAFLD rozpoznawana jest u 37% osób starszych, a odsetek chorych wzrasta do 51% u 65–70-latków. Niestety, mając zdiagnozowaną stłuszczeniową chorobę wątroby, należy liczyć się ze zwiększonym ryzykiem innych chorób, takich jak: zapalenie wątroby (NASH), niektóre typy nowotworów, zaburzenia funkcji nerek, nocny bezdech czy zespół metaboliczny. Wśród osób z cukrzycą typu II odsetek chorych sięga nawet 74%, co oznacza, że większość osób z cukrzycą ma lub będzie mieć stłuszczoną wątrobę. Oczywiście, ryzyko stłuszczenia wątroby rośnie wraz z dodatkowymi kilogramami. Stłuszczoną wątrobę częściej mają osoby z nadwagą i otyłe, a takch osób przybywa tak samo szybko jak osób z NAFLD. I tak w 1975 r. otyłość dotyczyła 3,2% dorosłych mężczyzn i 6,4% kobiet, a w roku 2014 odsetek otyłych mężczyzn wzrósł do 11%, a otyłych kobiet – do 14,9%.
Wracając do osób z nadwagą, 50% z nich ma stłuszczoną wątrobę, a u osób otyłych ten odsetek wzrasta do 70%.
Stłuszczenie wątroby tłumaczy się teorią wielu „uderzeń”. Co to oznacza? Po pierwsze – rozwój insulinooporności, która prowadzi do gromadzenia tłuszczu w wątrobie, po drugie – zaburzony proces utleniania tłuszczy, co prowadzi do uszkodzenia miąższu wątroby i jej zwłóknienia. Kolejnymi uderzeniami są predyspozycje genetyczne, czynniki epigentyczne oraz czynniki środowiskowe. Wszystkie prowadzą do pogorszenia funkcji wątroby. A jakie miejsce w tym zjawisku zajmuje dysbioza i translokacja antygenów zapalnych z jelita do wątroby? Wydaje się, że kluczowe. To właśnie dysbioza, uszkodzenie bariery jelitowej i translokacja czynników zapalnych do wątroby wydaje się jednym z pierwszych „ciosów” wprowadzących do procesu stłuszczenia wątroby. W tym ujęciu skuteczna probiotykoterapia zmniejszająca ryzyko uszkodzenia bariery jelitowej wydaje się mieć kapitalne znaczenie zarówno dla prewencji, jak i terapii NAFLD. Tym bardziej, że trudność w leczeniu pacjentów z NAFLD polega na braku skutecznej farmakoterapii. Jedyną skuteczną metodą terapii tej choroby jest zmiana stylu życia obejmująca zmianę sposobu żywienia, wprowadzenie aktywności fizycznej oraz eliminacja składników odżywczych prowadzących do nasilonej lipogenezy.
Wydaje się, że jednym z kluczowych elementów terapii NAFLD w najbliższej przyszłości będą probiotyki (a może symbiotyki?), które będą w stanie skutecznie wspomagać proces „naprawy” mikrobiomu i bariery jelitowej. Dlatego szczepy Lactococcus lactis RosellⓇ-1058, Lactobacillus casei RosellⓇ-215, Lactobacillus helveticus RosellⓇ-52 oraz Bifidobacterium bifidum RosellⓇ-71 o ukierunkowanym działaniu wspierającym funkcję osi jelito-krew- wątroba są tak bardzo obiecujące dla osób z NAFLD.
W mojej praktyce dietetycznej, gdy układam zalecenia dla pacjenta z NAFLD, bardzo często wykorzystuję probiotyki (wielo- i jednoszczepowe). Są tak samo istotne jak ograniczenie tłuszczu, fruktozy w diecie czy zwiększenie podaży czynników lipotropowych (choliny, metioniny, betainy, folianów, inozytolu i witamin z grupy B).
Z moich doświadczeń wynikają następujące wnioski:
- Pacjenci z NAFLD często przez wiele lat stosują leki prowadzące do dysbiozy i uszkodzenia bariery jelitowej (np. inhibitory pompy protonowej).
- Mają niewłaściwe nawyki żywieniowe działające negatywnie zarówno na mikroorganizmy jelitowe, jak i na funkcję wątroby. Do najczęstszych należą: zbyt duża podaż tłuszczu i mięsa w diecie przy jednoczesnym niskim spożyciu warzyw i owoców, gdy tymczasem te ostatnie są źródłem błonnika wykorzystywanego przez bakterie jelitowe (np. Bifidobacterium i Lactobacillus, Roseburia, Eubacteriumv i Faecalibacterium) do produkcji cennych krótkołańcuchowych kwasów tłuszczowych (SCFA). Jeden z nich – kwas masłowy jest powiązany ze zmniejszeniem insulinooporności, poprawą funkcjonowania układu immunologicznego w kierunku redukcji ryzyka dysfunkcji trzustki (maślan przez zwiększenie ekspresji Foxp3 i IL-10 nasila wytwarzanie regulatorowych komórek T).
Warzywa i owoce są także źródłem cennych dla terapii witamin oraz związków fitochemicznych o charakterze antyzapalnym (antyoksydantów i związków fenolowych).
Prowadzone badania pokazują, że osoby z NAFLD spożywają około 20 g błonnika dziennie, co stanowi jedynie część ilości rekomendowanej przez Instytut Żywności i Żywienia (25 g dziennie dla kobiet i mężczyzn w wieku 19-65 lat).
Resumując, włókna roślinne pełnią rolę prebiotyku, stymulując wzrost pożytecznych szczepów bakterii. Do najlepszych prebiotyków zaliczamy fruktooligosacharydy, galaktooligosacharydy, oligofruktozę, inulinę oraz niebędące węglowodanami polifenole, wielonienasycone kwasy tłuszczowe (PUFA) czy skoniugowany kwas linolowy (CLA).
Dlatego pacjenci z NAFLD, którymi się opiekuję, oprócz diety i aktywności fizycznej (około 500 MET minutę/tydzień) otrzymują probiotyki (na około 2 miesiące), których zadaniem jest poprawa funkcjonowania bariery jelitowej. Wyniki, które udaje się nam osiągnąć, są znakomite i obejmują trwałą redukcję tłuszczowej masy ciała, poprawę parametrów biochemicznych krwi oraz redukcje stłuszczenia wątroby.
Probiotyki w gabinecie dietetyka
Z moich obserwacji wynika, że probiotyki są chętnie stosowane w wielu gabinetach dietetycznych, a moi znakomici koledzy szybko zauważyli korzyści płynące z wprowadzenia probiotykoterapii do planów żywienia swoich pacjentów.
Gdzie probiotyki są uznanym narzędziem terapii żywieniowej? Należy wymienić 2 obszary:
- terapia chorób zapalnych jelita,
- terapia osób z pogorszonym nastrojem.
Jakie probiotyki w chorobach jelit?
Wydaje się, że opisane przez autorów monografii szczepy bakteryjne mogą uzupełnić rekomendowane przez specjalistów szczepy Lactobacillus rhamnosus GG oraz Saccharomyces boulardi stosowanie do leczenia ostrej biegunki oraz zapobiegania biegunce związanej z antybiotykoterpią.
Jakie probiotyki dla osób z pogorszonym nastrojem?
Rekomendowany jest szczep Bifidobacterium longum NCC3001, który korzystnie wpływa na poprawę nastroju u osób z zespołem jelita drażliwego. W mojej praktyce bardzo dobrze sprawdzają się probiotyki wieloszczepowe zawierające bakterie: Bifidobacterium lactis W52; Lactobacillus brevis W63; Lactobacillus casei W56; Lactococcus lactis W19; Lactococcus lactis W58; Lactobacillus acidophilus W37; Bifidobacterium bifidum W23; Lactobacillus salivarius W24.
Często pacjenci zadają pytanie, jak długo można stosować probiotyki i czy stosowanie probiotyków jest bezpieczne. Odpowiedź wydaje się być prosta – probiotyki powinno stosować się wtedy, gdy są wskazania lekarskie (np. antybiotykoterapia czy przewlekłe stosowanie leków zmniejszających wydzielanie soku żołądkowego) lub dietetyczne – niewłaściwe długoletnie nawyki żywieniowe skutkujące dysbiozą i w konsekwencji zaburzonym trawieniem i wchłanianiem.
Jak długo? To bardzo trudne pytanie, bo czas probiotykoterapii zależy od celu, jaki mamy osiągnąć. Wydaje się, że minimalny czas zastosowania probiotyków to jeden miesiąc, ale często probiotykoterapia (której celem jest przywrócenie prawidłowej mikrobioty) musi trwać nawet parę miesięcy. O długości probiotykoterapii powinien zadecydować lekarz mający doświadczenie w tym zakresie.
Jak dobrać skuteczny probiotyk? Generalnie zasada jest bardzo prosta:
- gdy są objawy ze strony układu pokarmowego, takie jak wzdęcia, zaparcia, biegunki, ból, dyspepsja, dobieramy probiotyki jednoszczepowe, o dużej zawartości bakterii w kapsułce, np. Lactobacillus plantarum 299v,
- gdy objawy są ogólne, np. przewlekłe zmęczenie, obniżenie nastroju, fibromialgia, dobieramy probiotyki wieloszczepowe połączone z prebiotykami, np. inulina i fruktooligosacharydy (FOS) połączone z Bifidobacterium lactis – szczepy (W51, W52), Lactobacillus acidophilus W22, Lactobacillus paracasei W20, Lactobacillus plantarum W21, Lactobacillus salivarius W24, Lactobacillus lactis W19.
Czy stosowanie probiotyków jest bezpieczne?
Wydaje się, że tak. Oczywiście, u osób z chorobą przewlekłą postępującą z wyniszczeniem i dysfunkcją układu immunologicznego o włączeniu probiotyków do planu żywienia powinien zadecydować lekarz.
2. Komentarz do monografii
mgr Karolina Karabin – biolog molekularny ze specjalizacją mikrobiologia i diagnosta laboratoryjny
Probiotyki na polskim rynku medycznym są kategoryzowane jako suplementy diety, stąd ich zarejestrowanie i wprowadzenie na rynek nie wiąże się z takim wymogami, jakie są stawiane produktom leczniczym. Z tego względu to my przed zastosowaniem powinniśmy „zweryfikować” ich jakość. Probiotyk według definicji WHO i FAO jest drobnoustrojem, który podany w odpowiedniej ilości wywiera korzystny wpływ na zdrowie człowieka. Ten korzystny wpływ powinien być wykazany w jak największej liczbie kontrolnych badań klinicznych w danej sytuacji klinicznej. Kolejnym kluczowym elementem jest wykazanie, że nie gatunek bakterii, np. Lactobacillus helveticus, ale jego konkretny szczep (najczęściej jest to numer lub nazwa własna, np. Rosell®52) wykazuje korzystne działanie na organizm człowieka. Jest to tzw. szczepozależne działanie probiotyków. Szczepy zawarte w probiotyku powinny być wyizolowane z ludzkiego przewodu pokarmowego i zdeponowane w specjalnych kolekcjach mikroorganizmów znajdujących się na całym świecie.
W preparacie SanprobiⓇ4Enteric zawarte są 4 szczepy bakterii probiotycznych: Lactococcus lactis RosellⓇ1058, Lactobacillus casei RosellⓇ215, Bifidobacterium bifidum RosellⓇ71 oraz Lactobacillus helveticus RosellⓇ52, które są zdeponowane w kolekcji należącej do Instytutu Pasteur’a we Francji. Producent sugeruje przede wszystkim działanie hepatoprotekcyjne preparatu, które potwierdzono w niedużych kontrolowanych badaniach klinicznych (n = 50) u chorych po transplantacji wątroby. Wiele badań wskazuje na udział dysbioz jelitowych i zaburzeń przepuszczalności jelitowej w rozwoju chorób wątroby, np. niealkoholowego stłuszczenia wątroby, jednak w monografii nie przedstawiono żadnych bezpośrednich danych wskazujących na skuteczność stosowania preparatu SanprobiⓇ 4 Enteric w tej grupie chorych. Niektóre z przedstawionych badań wskazują, że wybrane szczepy zawarte w preparacie mogą wzmacniać odporność u dzieci i dorosłych. Poza tym preparat może wywierać korzystny wpływ na inne jednostki chorobowe i stany patofizjologiczne. Jednak większość tych badań została wykonana na liniach komórkowych i zwierzętach laboratoryjnych lub są to badania własne producenta nieopublikowane w żadnym czasopiśmie naukowym. Badania na liniach komórkowych i zwierzętach laboratoryjnych mogą dostarczyć informacji o potencjalnym mechanizmie działania danego szczepu na organizm, jednak nie są wystraczające, aby udowodnić korzystny wpływ na zdrowie człowieka.
Ważna jest również ilość bakterii zawarta w probiotyku, wyrażana w jednostkach tworzących kolonię (CFU, ang. Colony Forming Units). Aby produkt mógł spełnić definicję probiotyku i miał korzystny wpływ na zdrowie, musi zawierać co najmniej 1 x 109 CFU żywych bakterii. Preparat SanprobiⓇ 4 Enteric spełnia te kryteria. Jeśli jest to preparat wieloszczepowy, szczepy nie powinny wykazywać w stosunku do siebie antagonistycznego działalnie, tylko synergizm. Preparat musi być również bezpieczny, a szczepy w nim zawarte nie mogą produkować toksycznych metabolitów i nie mogą posiadać genów oporności na antybiotyki. Ponadto preparat musi być wolny od bakterii patogennych, jak Salmonella, i musi spełniać normy zawartości metali ciężkich. Wszystkie te warunki zostały spełnione przez producenta preparatu SanprobiⓇ 4 Enteric.
Na jakość probiotyku wpływa również jego stabilność w zalecanych warunkach przechowywania. Zależy ona w dużej mierze od zawartości wody w preparacie i temperatury przechowywania. Probiotyk musi być przebadanypod kątem oporności szczepów na działanie soku żołądkowego, trzustkowego i żółci, czyli ich „przeżywalności” w przewodzie pokarmowym. Producent stosuje technologię Capsugel® DRcaps™, która ma na celu zwiększenie „przeżywalności” bakterii w niekorzystnych warunkach i „uwolnienie” ich dopiero w jelicie cienkim.
Na zakończenie trzeba wspomnieć, że pomimo potwierdzonego bezpieczeństwa probiotyków szczególną ostrożność przy stosowaniu jakichkolwiek preparatów probiotycznych powinniśmy zachować u osób z obniżoną odpornością, ciężko chorych lub leczonych w oddziałach intensywnej terapii, wcześniaków i ciężarnych. Z punktu widzenia bezpieczeństwa osób z alergiami pokarmowymi przy wyborze preparatu należy także zwrócić uwagę na śladowe ilości alergenów. W preparacie SanprobiⓇ 4 Enteric mogą znajdować się śladowe ilości mleka i soi.