
Ze względu na wielofunkcyjność witaminy D pokłada się wiele nadziei w jej korzystnym działaniu w łagodzeniu objawów chorobowych. Coraz więcej doniesień mówi o jej prozdrowotnych właściwościach w wielu obszarach medycyny.
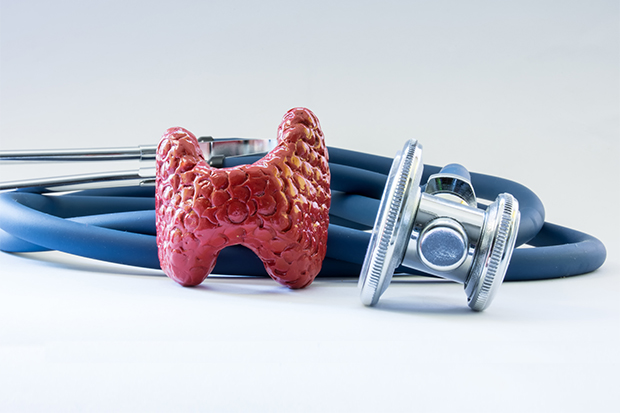
Pojawiająca się nadwaga i otyłość pomimo racjonalnej diety i zdrowego stylu życia? Częste zmiany nastroju, senność? Nie wynika to często z przepracowania, a z choroby Hashimoto, w której układ immunologiczny atakuje własne komórki tarczycy.
Coraz więcej osób z tym problemem zgłasza się nie tylko do lekarzy, ale także do dietetyków. Zrozumienie immunologicznych podstaw choroby pozwala na właściwy dobór diety, która może wyciszać autoagresję układu odpornościowego i wspomagać terapię farmakologiczną.
Choroba Hashimoto – to autoimmunologiczne zapalenie tarczycy, które prowadzi do stopniowego uszkadzania i upośledzania funkcjonowania gruczołu. Stanowi najczęstszą przyczynę niedoczynności tarczycy i występuje 10–20 razy częściej u kobiet niż u mężczyzn1, 2.
Etiopatogeneza choroby nie jest do końca poznana. Jej przyczyn upatruje się w czynnikach środowiskowych (głównie zakażenie wirusem WZW typu C), predyspozycjach genetycznych (geny związane z układem HLA: HLA-A*02:07 i HLA-DRB4, polimorfizm genów związanych z cytokinami IL1RN, IL17F, IL6), czynnikach żywieniowych (nadmiar jodu, niedobór selenu, alergeny pokarmowe nasilające odpowiedź immunologiczną) i innych o podłożu immunologicznym (np. autoagresja przeciw korze nadnerczy, celiakia)2, 3.
Prawidłowo funkcjonująca tarczyca wytwarza hormony: trójjodotyroninę (T3), tyroksynę (T4) i kalcytoninę, wpływając na metabolizm i gospodarkę wapniowo-fosforanową. Produkcja i wydzielanie hormonów tarczycy regulowane są poprzez układ podwzgórze-przysadka, który w odpowiedzi na T3 i T4 wytwarza hormon tyreotropowy (TSH). TSH pobudza tarczycę do produkcji T3 i T4, zaś hormony tarczycowe wpływają ujemnie na wydzielanie TSH. Dzięki temu ujemnemu sprzężeniu zwrotnemu w prawidłowo działającym układzie zachowana jest równowaga pomiędzy wszystkimi hormonami1.
W chorobie Hashimoto układ immunologiczny traktuje komórki tarczycy jako obce i zaczyna wytwarzać przeciwciała przeciwko białkom produkowanym przez tarczycę, tj. anty-TPO (przeciwciała przeciwko peroksydazie tarczycowej) i przeciwciała anty-TG (przeciwciała przeciwko tyreoglobulinie, która uczestniczy w powstaniu T3 i T4). Przeciwciała anty-TPO powodują uszkodzenie komórek tarczycy, zaś przeciwciała anty-TG upośledzają wytwarzanie hormonów przez gruczoł. Autoagresja immunologiczna u chorych na Hashimoto powoduje powstanie rozlanych nacieków limfocytów T i B, którym towarzyszy niszczenie tyreocytów i struktury pęcherzyków tarczycowych. Nagromadzenie makrofagów, onkocytów i włóknienie gruczołu zachodzi z różnym nasileniem. Reakcje autoimmunologiczne stwierdza się na poziomie komórkowym, jak i humoralnym. Upośledzenie czynności limfocytów T regulatorowych (Tregs), obniżona wrażliwość komórek CD4+ na działanie TGF-β, obecność cytotoksycznych komórek T CD8+ skierowanych przeciwko hormonom T3 i T4 oraz stymulacja apoptozy (programowanej śmierci komórki) tyreocytów poprzez prozapalne cytokiny są elementami świadczącymi o immunologicznych podstawach choroby1, 2.
Pojawiająca się nadwaga i otyłość pomimo racjonalnej diety i zdrowego stylu życia? Częste zmiany nastroju, senność? Nie wynika to często z przepracowania, a z choroby Hashimoto, w której układ immunologiczny atakuje własne komórki tarczycy.
Pełna treść artykułu, wraz z załącznikami do pobrania, dostępna jest dla prenumeratorów czasopisma, po zalogowaniu się.

Ze względu na wielofunkcyjność witaminy D pokłada się wiele nadziei w jej korzystnym działaniu w łagodzeniu objawów chorobowych. Coraz więcej doniesień mówi o jej prozdrowotnych właściwościach w wielu obszarach medycyny.

To, że skład diety wpływa na różnorodność mikrobioty w naszych jelitach jest już faktem. Okazuje się, że wpływ na to kto i w jakiej ilości zamieszkuje nasze jelita, mogą mieć również składniki mineralne.

Dieta bogata w rośliny strączkowe może korzystnie oddziaływać na nasze zdrowie. Pojawiły się nowe doniesieni naukowe na temat ich wpływu na choroby nowotworowe.